DEGENERAZIONE MACULARE, UNO STUDIO SULLA RIGENERAZIONE DELLE CELLULE RETINICHE
LA DOTTORESSA BARBARA FERRARI, RICERCATRICE DI FONDAZIONE BANCA DEGLI OCCHI, PARLA DEL PROGETTO SULLA RIGENERAZIONE DELLE CELLULE DANNEGGIATE DELL'EPITELIO PIGMENTATO RETINICO, FINANZIATO PER L'ANNO 2018 DALLA CAMERA DI COMMERCIO DI VENEZIA ROVIGO DELTA LAGUNARE.
Perdere gradualmente la vista quando si è un po’ in là con gli anni, quando si è più vulnerabili, a volte più soli. La degenerazione maculare legata all’età è un disturbo degenerativo della retina che rappresenta nel mondo occidentale la prima causa di cecità, al momento senza una vera soluzione terapeutica. Tantissimi sono gli studi attivi in questo campo e anche Fondazione Banca degli Occhi sta facendo la sua parte.

Barbara Ferrari, qual è l’obiettivo di questo studio?
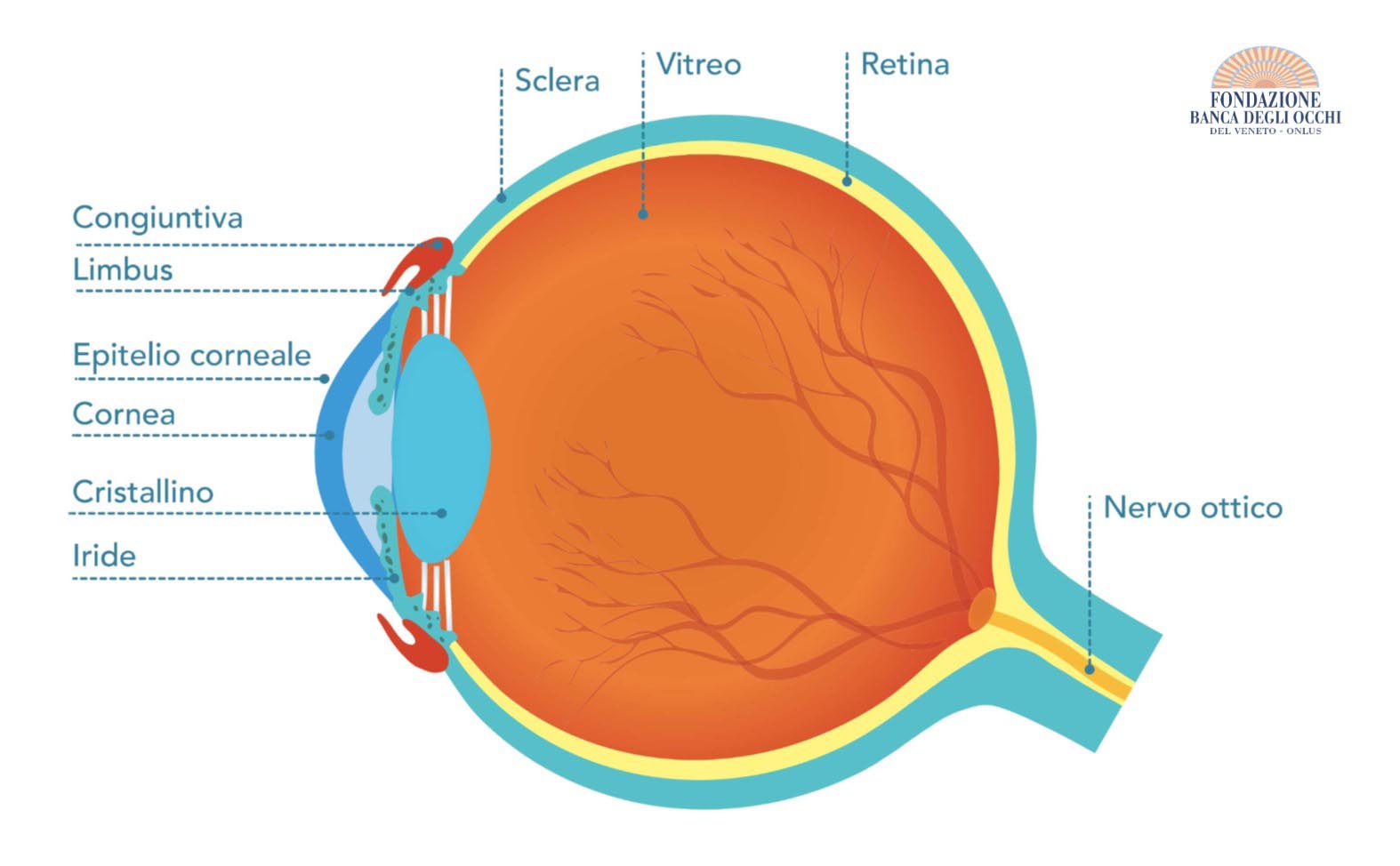
Il progetto che sto seguendo punta allo studio della degenerazione maculare senile nella sua forma chiamata “essudativa”. Si tratta di una patologia legata all’età e caratterizzata da una degenerazione delle cellule retiniche pigmentate che comporta la formazione di vasi sanguigni anomali dalla parete retinica. Questi vasi possono rompersi e causare danni ai vicini fotorecettori, le cellule fondamentali per la vista in quanto trasformano la luce in impulso elettrico e trasmettono a sua volta l’impulso al cervello. Il nostro organismo tentando di riparare il danno porta alla formazione di una cicatrice centrale. Se non si ricorre ad una terapia in poco tempo, una gran parte dei fotorecettori della retina muore o viene gravemente danneggiata. Si tratta di un processo irreversibile perché una volta che i fotorecettori hanno subito un danno, l’organismo non è in grado di rigenerarne di nuovi.
Quindi come si può intervenire per ripristinare delle cellule retiniche sane?
Il progetto che sto seguendo punta alla coltivazione delle cellule retiniche sane che vadano a “sostituire” quelle degenerate non funzionanti e che quindi siano in grado di compiere il loro lavoro ossia continuare a proteggere e nutrire i fotorecettori così importanti per la capacità visiva dell’occhio. Per farlo, dovremo superare numerosi ostacoli: riuscire a far crescere le cellule in laboratorio, trovare il giusto supporto per trasportarle nell’occhio e infine affrontare la parte chirurgica, ovvero le tecniche di innesto nell’occhio del paziente.
Si tratta di un vero e proprio progetto di ingegneria tissutale per la retina?
Sì. Fondazione Banca degli Occhi è già riuscita a rigenerare strati di cellule della cornea e sta studiando da tempo la rigenerazione dei tessuti della congiuntiva. Ora tenteremo di affrontare questa strada per la retina, dove ogni cellula è davvero complessa.
Quali procedimenti stai affrontando in laboratorio?
Ora sto lavorando su due diversi fronti, il primo è quello della coltivazione in laboratorio di cellule sane che devono ripopolare l’epitelio pigmentato retinico malato. Il mio compito è imparare a dare loro tutti gli stimoli per farle crescere in modo corretto, nutrendole e ricreando in laboratorio un ambiente ideale in cui farle sviluppare in modo che svolgano al meglio tutte le loro numerose funzioni. Purtroppo in letteratura sono presenti moltissime informazioni, forse troppe, e queste sono cellule molto complesse, non è facile capire cosa può essere utile per i miei scopi. L’altro campo di indagine è come trasportarle nell’occhio del paziente e qui entra in gioco la membrana amniotica.
Cosa c’entra la membrana amniotica con la retina?
Questo tessuto, derivato dalla placenta ed estratto al momento della nascita del bambino, porta già i suoi vantaggi nella chirurgia di ricostruzione della superficie oculare nel caso di danni patologici o ustioni. In questo progetto, noi la utilizzeremo semplicemente come scaffold, cioè come “mezzo di trasporto”. La membrana amniotica ha molti vantaggi: è facilmente reperibile, è un tessuto senza vasi sanguigni e quindi senza rischio di rigetto. Noi dovremmo ridurlo ad uno strato sottilissimo e far aderire su di esso le nostre cellule, una volta “indirizzate”. Una volta validato, tale “strumento” permetterà di trapiantare cellule sane nello spazio sub-retinico della macula, a stretto contatto con i fotorecettori e sostituendo di fatto la parte danneggiata dell’epitelio pigmentato retinico.
Come ricercatrice, cosa ti coinvolge o emoziona di più in questo progetto?
E’ una grande responsabilità, una sfida e qualcosa di nuovo da imparare. La cosa che mi preme di più è trovare una strada per arginare questa malattia e soprattutto effettuare tutti i controlli necessari affinchè quello che andremo ad innestare nell’occhio del paziente sia un prodotto sicuro e affidabile, e che la soluzione finale possa portargli un concreto beneficio.
Articoli Correlati
INNOVATION IN EYE BANKING AND RESEARCH, OUR NEW WEBSITE

La Fondazione




